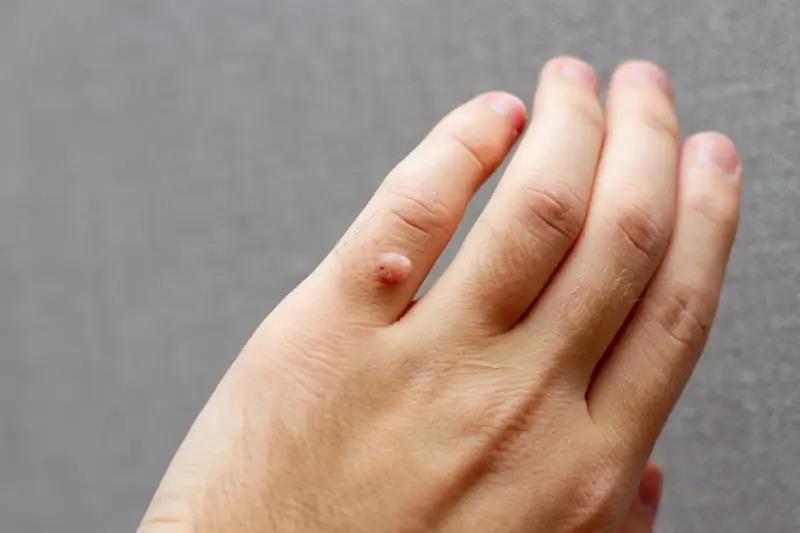
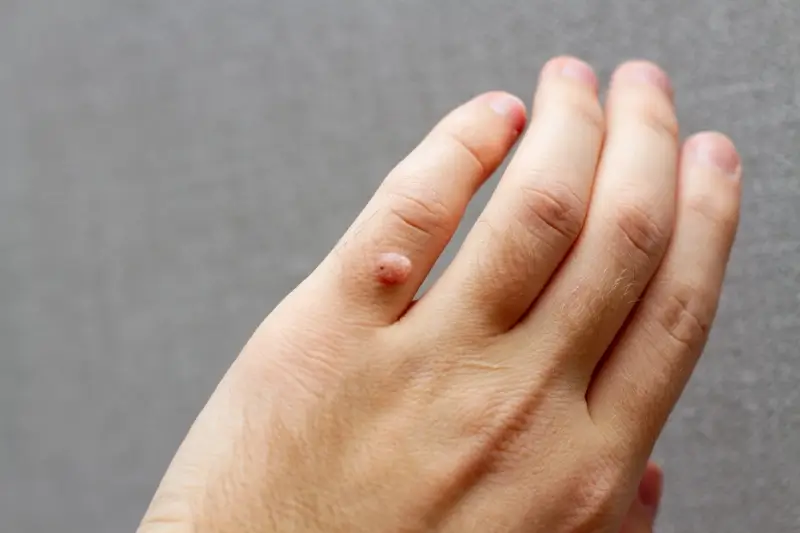
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Ich obecność często budzi niepokój i chęć szybkiego pozbycia się problemu. Zrozumienie, od czego się robią kurzajki, jest kluczowe do zapobiegania ich powstawaniu oraz do wyboru najskuteczniejszej metody leczenia. Te nieestetyczne narośla skórne wywołane są przez wirusy brodawczaka ludzkiego (HPV), które należą do grupy wirusów DNA. Istnieje ponad sto typów wirusa HPV, a różne jego odmiany odpowiadają za powstawanie różnego rodzaju brodawek. Infekcja tym wirusem jest niezwykle powszechna i dotyka ludzi w każdym wieku. Wirus HPV przenosi się głównie przez bezpośredni kontakt skóra do skóry lub przez kontakt z zakażonymi powierzchniami, takimi jak podłogi w publicznych łaźniach, prysznicach czy basenach. Czas inkubacji wirusa może być bardzo różny, od kilku tygodni do nawet kilku miesięcy, co sprawia, że trudno jest jednoznacznie określić moment zakażenia.
Rozpoznanie kurzajki zazwyczaj nie jest trudne, choć w niektórych przypadkach może wymagać konsultacji z lekarzem. Typowe brodawki są szorstkie w dotyku, o nierównej powierzchni, często przypominającej kalafior. Mogą być cieliste, białawe, różowe, a czasem nawet szare lub brązowe. Lokalizacja kurzajek również bywa zróżnicowana. Najczęściej pojawiają się na dłoniach (zwłaszcza na palcach i wokół paznokci) oraz na stopach (tzw. kurzajki podeszwowe, które mogą powodować ból podczas chodzenia). Mogą jednak wystąpić również na łokciach, kolanach, a nawet na twarzy. Brodawki płaskie, które są zazwyczaj mniejsze i gładsze, często pojawiają się w skupiskach. Wirus HPV preferuje miejsca, gdzie skóra jest uszkodzona, np. przez drobne skaleczenia, zadrapania czy otarcia, co ułatwia mu wniknięcie do organizmu.
Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak odciski, modzele czy znamiona. Odciski są zazwyczaj twardsze, bardziej zwarte i często powstają w miejscach narażonych na ucisk i tarcie, np. na stopach. Modzele mają szerszą, bardziej rozpływającą się powierzchnię. Znamiona natomiast to zazwyczaj łagodne zmiany barwnikowe, które mają swój charakterystyczny kształt i kolor, ale nie są wywołane przez wirusy. W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem dermatologiem, który będzie w stanie postawić prawidłową diagnozę i zalecić odpowiednie postępowanie.
Czynniki sprzyjające powstawaniu kurzajek i ich specyfika
Zrozumienie, od czego się robią kurzajki, to nie tylko znajomość wirusa HPV, ale także rozpoznanie czynników, które zwiększają ryzyko infekcji i rozwoju brodawek. Wiele osób jest nosicielami wirusa HPV, ale nie u każdego pojawiają się kurzajki. Kluczowe znaczenie ma tutaj stan układu odpornościowego. Osłabiona odporność, spowodowana stresem, niedoborem snu, chorobami przewlekłymi, a także przyjmowaniem niektórych leków immunosupresyjnych, znacząco zwiększa podatność na infekcję wirusem HPV i rozwój brodawek. Dzieci i młodzież, których układ odpornościowy nie jest jeszcze w pełni rozwinięty, są często bardziej narażone na infekcje wirusowe, w tym na kurzajki. Podobnie osoby starsze, u których odporność naturalnie słabnie, mogą być bardziej podatne na rozwój brodawek. Warto pamiętać, że nawet osoby z silną odpornością mogą ulec zakażeniu, zwłaszcza w sprzyjających warunkach.
Środowisko, w którym przebywamy, również odgrywa istotną rolę w przenoszeniu wirusa HPV. Wilgotne i ciepłe miejsca, takie jak baseny, sauny, łaźnie publiczne, szatnie, czy siłownie, stanowią idealne środowisko dla przetrwania i namnażania się wirusa. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko kontaktu z wirusem. Drobne uszkodzenia skóry, takie jak skaleczenia, otarcia, pęknięcia naskórka, czy nawet suchość skóry, tworzą „bramy wejściowe” dla wirusa HPV. Dlatego osoby cierpiące na choroby skóry, takie jak egzema czy łuszczyca, mogą być bardziej podatne na infekcje. Nawracające urazy w tym samym miejscu, na przykład wynikające z noszenia niewygodnego obuwia, mogą również sprzyjać powstawaniu kurzajek, zwłaszcza na stopach.
Specyfika kurzajek zależy od typu wirusa HPV, który je wywołał, oraz od miejsca ich występowania. Brodawki zwykłe, najczęściej spotykane na dłoniach i palcach, mają charakterystyczną, szorstką powierzchnię. Brodawki podeszwowe, pojawiające się na podeszwach stóp, często są spłaszczone przez nacisk podczas chodzenia i mogą być bardzo bolesne. Mogą mieć na powierzchni czarne punkciki, które są w rzeczywistości zatrzymanymi naczynkami krwionośnymi. Brodawki płaskie, zazwyczaj występujące na twarzy, szyi i rękach, są mniejsze, gładsze i często mają kolor skóry lub są lekko zaróżowione. Mogą pojawiać się w dużych skupiskach. Brodawki nitkowate, które są długie i cienkie, najczęściej występują na szyi, powiekach i w okolicach ust. Ważne jest, aby wiedzieć, że nawet pozornie niegroźne kurzajki mogą się rozprzestrzeniać na inne części ciała lub przenosić na inne osoby. Samoinokulacja, czyli przenoszenie wirusa z jednej części ciała na drugą poprzez drapanie lub dotykanie, jest częstym zjawiskiem.
Główne drogi zakażenia wirusem HPV wywołującym kurzajki
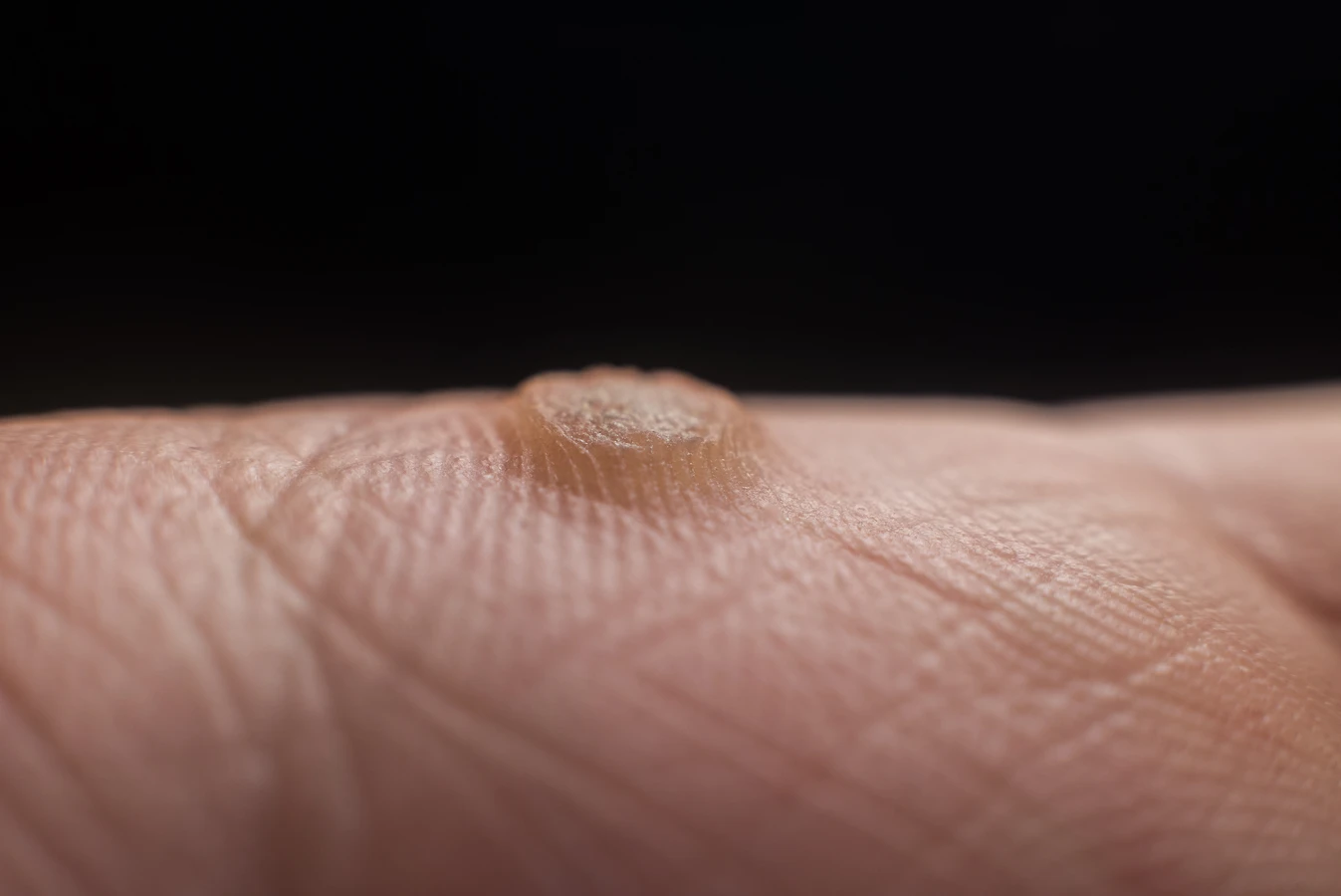
Istotnym czynnikiem ryzyka jest również kontakt z własnymi kurzajkami, co prowadzi do autoinokulacji. Drapanie, skubanie czy próby samodzielnego usuwania brodawek mogą spowodować rozprzestrzenienie się wirusa na inne obszary ciała. Na przykład, jeśli osoba ma kurzajkę na palcu, a następnie dotknie nią swojej twarzy lub innych części ciała, może tam dojść do powstania nowych zmian. To dlatego kurzajki często pojawiają się w skupiskach lub w miejscach, które są często dotykane. Dzieci, ze względu na swoją naturalną ciekawość i mniejszą świadomość higieny, są szczególnie podatne na autoinokulację. Częste dotykanie buzi, drapanie się po nogach czy rękach może prowadzić do rozprzestrzeniania się wirusa po całym ciele.
Warto również wspomnieć o możliwości pośredniego przenoszenia wirusa. Chociaż bezpośredni kontakt jest najczęstszy, wirus może być przenoszony również przez przedmioty, które miały kontakt z zakażoną skórą. Wspólne używanie ręczników, maszynek do golenia, czy nawet narzędzi do manicure i pedicure, które nie zostały odpowiednio zdezynfekowane, może stanowić drogę zakażenia. Dlatego tak ważne jest przestrzeganie zasad higieny osobistej i unikanie dzielenia się osobistymi przedmiotami, zwłaszcza jeśli ma się podejrzenie zakażenia. Warto również pamiętać, że długotrwałe narażenie na wilgoć i urazy skóry, na przykład podczas uprawiania sportów wodnych czy pracy fizycznej, zwiększa ryzyko wniknięcia wirusa do organizmu. W takich sytuacjach skóra staje się bardziej podatna na infekcje.
Profilaktyka i zapobieganie powstawaniu nowych kurzajek
Znając odpowiedź na pytanie, od czego się robią kurzajki, możemy skutecznie wprowadzić działania profilaktyczne, które zminimalizują ryzyko zakażenia lub nawrotu choroby. Podstawą profilaktyki jest unikanie kontaktu z wirusem HPV. Oznacza to przede wszystkim dbanie o higienę osobistą i unikanie miejsc, gdzie wirus może łatwo się rozprzestrzeniać. W publicznych łaźniach, na basenach, saunach i siłowniach zawsze należy nosić klapki lub inne obuwie ochronne. Należy unikać bezpośredniego kontaktu skóry z mokrymi powierzchniami. Po skorzystaniu z takich miejsc warto dokładnie umyć i osuszyć stopy.
Kolejnym ważnym elementem profilaktyki jest dbanie o kondycję skóry. Zdrowa, nieuszkodzona skóra stanowi naturalną barierę ochronną dla wirusów. Należy regularnie nawilżać skórę, zwłaszcza w miejscach, które są narażone na wysuszenie i pękanie, takich jak dłonie i stopy. Unikanie długotrwałego kontaktu z wodą i detergentami również jest ważne, ponieważ mogą one wysuszać skórę. W przypadku drobnych skaleczeń, otarć czy zadrapań, należy je szybko oczyścić i zabezpieczyć opatrunkiem, aby zapobiec wniknięciu wirusa do organizmu. Warto również zadbać o ogólną kondycję organizmu, ponieważ silny układ odpornościowy jest najlepszą obroną przed infekcjami. Regularna aktywność fizyczna, zdrowa dieta bogata w witaminy i minerały, odpowiednia ilość snu i unikanie stresu to kluczowe czynniki wzmacniające odporność.
Warto również pamiętać o pewnych specyficznych działaniach zapobiegawczych:
- Unikaj samodzielnego usuwania kurzajek. Próby wycinania, ścinania czy przypalania brodawek mogą prowadzić do krwawienia, rozprzestrzeniania się wirusa i powstawania blizn.
- Nie dziel się osobistymi przedmiotami, takimi jak ręczniki, pilniki do paznokci czy maszynki do golenia, zwłaszcza jeśli masz kurzajki.
- Jeśli masz kurzajki, staraj się ich nie dotykać ani nie drapać, aby zapobiec rozprzestrzenianiu się wirusa na inne części ciała lub na inne osoby.
- W przypadku problemów z kurzajkami u dzieci, należy edukować je o zasadach higieny i o tym, dlaczego nie należy dotykać brodawek.
- Regularnie kontroluj stan swojej skóry, zwłaszcza po wizytach w miejscach publicznych, takich jak baseny czy siłownie. Wczesne wykrycie nowych zmian ułatwia ich leczenie.
- Zastosowanie specjalnych preparatów ochronnych na stopy, dostępnych w aptekach, może pomóc w utrzymaniu skóry w dobrej kondycji i zapobieganiu infekcjom.
Przestrzeganie tych prostych zasad może znacząco zmniejszyć ryzyko zarażenia się wirusem HPV i tym samym zapobiec powstawaniu nieestetycznych i uciążliwych kurzajek.
Różne rodzaje kurzajek i ich charakterystyczne cechy
Kiedy już wiemy, od czego się robią kurzajki, warto przyjrzeć się bliżej różnorodności tych zmian skórnych. Wirus HPV, wywołujący brodawki, jest bardzo zróżnicowany i może prowadzić do powstania kilku typów kurzajek, które różnią się wyglądem, lokalizacją i specyfiką. Poznanie tych różnic jest ważne dla prawidłowej diagnozy i skutecznego leczenia. Najczęściej spotykane są brodawki zwykłe, określane potocznie jako kurzajki. Pojawiają się one zazwyczaj na palcach rąk, dłoniach, a także na łokciach i kolanach. Mają chropowatą, nierówną powierzchnię, często przypominającą kalafior. Mogą być cieliste, białawe, szarawe lub brązowe. Czasami w ich centrum można zauważyć czarne punkciki, będące wynikiem zatrzymanych naczyń krwionośnych.
Brodawki podeszwowe, nazywane również kurzajkami na stopach, są szczególnym rodzajem brodawek, które rozwijają się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, zazwyczaj są one płaskie i wrośnięte w głąb skóry. Mogą być bardzo bolesne, utrudniając chodzenie. Często są pokryte grubą warstwą zrogowaciałego naskórka, pod którym kryje się wirus. Podobnie jak w przypadku brodawek zwykłych, mogą być widoczne drobne czarne punkciki. Brodawki płaskie są mniejsze i gładsze od brodawek zwykłych. Zwykle pojawiają się na twarzy, szyi, grzbietach dłoni i przedramionach. Mogą występować pojedynczo lub w dużych skupiskach, tworząc linie lub łaty. Mają kolor skóry lub są lekko zaróżowione lub brązowe. Chociaż są mniej bolesne, ich lokalizacja na twarzy może stanowić problem estetyczny.
Istnieją również mniej powszechne rodzaje kurzajek. Brodawki nitkowate, znane również jako brodawki palczaste, są cienkie, wydłużone i mają nitkowaty kształt. Najczęściej pojawiają się na szyi, powiekach, w okolicach nosa i ust. W przeciwieństwie do innych brodawek, mogą szybko rosnąć. Brodawki mozaikowe to skupiska drobnych brodawek podeszwowych, które zlewają się ze sobą, tworząc większą, bolesną zmianę. Zakażenie wirusem HPV może również prowadzić do powstania brodawek płciowych, które są przenoszone drogą płciową i wymagają odrębnego leczenia. Ważne jest, aby pamiętać, że samodiagnoza i samodzielne leczenie mogą być nieskuteczne i czasami nawet szkodliwe. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Choć wiele kurzajek można leczyć domowymi sposobami, istnieją sytuacje, w których konsultacja lekarska jest absolutnie wskazana. Zrozumienie, od czego się robią kurzajki, pozwala na świadome podejmowanie decyzji o sposobie leczenia. Jeśli masz jakiekolwiek wątpliwości co do charakteru zmiany skórnej, najlepszym rozwiązaniem jest wizyta u lekarza pierwszego kontaktu lub dermatologa. Lekarz będzie w stanie postawić prawidłową diagnozę, odróżniając kurzajkę od innych, potencjalnie groźniejszych zmian skórnych, takich jak znamiona czy niektóre rodzaje nowotworów skóry. Samodzielne diagnozowanie może prowadzić do błędów i opóźnienia w leczeniu.
Istotnym wskazaniem do wizyty u lekarza jest brak poprawy po zastosowaniu domowych metod leczenia lub preparatów dostępnych bez recepty. Jeśli kurzajka nie znika po kilku tygodniach stosowania dostępnych środków, lub wręcz przeciwnie, powiększa się lub rozprzestrzenia, konieczna jest interwencja medyczna. Szczególnie ważne jest, aby nie zwlekać z wizytą u lekarza, jeśli kurzajka jest bolesna, krwawi, zmienia kolor, kształt lub wielkość, lub gdy pojawia się w miejscach drażliwych, takich jak okolice oczu, narządów płciowych, czy na twarzy. Takie zmiany mogą sugerować inne schorzenia lub wymagać specjalistycznego leczenia.
Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV, czy osoby przyjmujące leki immunosupresyjne. U tych pacjentów kurzajki mogą być bardziej rozległe, trudniejsze do leczenia i mogą wymagać specjalistycznej opieki medycznej. Warto również zgłosić się do lekarza, jeśli kurzajki pojawiają się u małych dzieci, zwłaszcza jeśli są one liczne lub sprawiają dziecku dyskomfort. Lekarz może zalecić metody leczenia, które są bezpieczne i skuteczne dla najmłodszych. Pamiętajmy, że profesjonalna pomoc medyczna zapewnia dostęp do zaawansowanych metod leczenia, takich jak krioterapia, laseroterapia czy elektrokoagulacja, które mogą być bardziej skuteczne w trudnych przypadkach. Lekarz może również przepisać silniejsze leki miejscowe lub ogólne, które są niedostępne bez recepty.