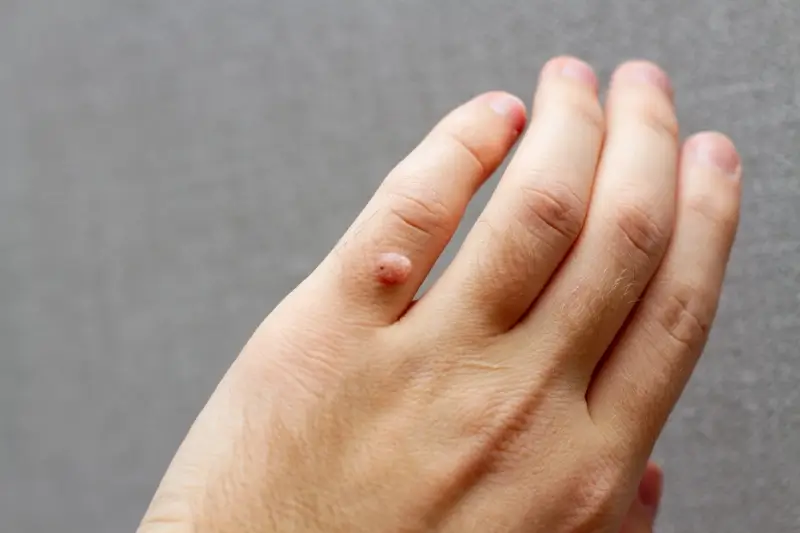
Kurzajki, znane również jako brodawki, to powszechna dolegliwość skórna, która może dotknąć osoby w każdym wieku. Ich pojawienie się często budzi pytania i niepokój, a podstawowe pytanie brzmi „kurzajki od czego?”. Odpowiedź kryje się w zakażeniu wirusowym. Głównym winowajcą jest wirus brodawczaka ludzkiego, powszechnie znany jako HPV (Human Papillomavirus). Istnieje ponad sto typów tego wirusa, a niektóre z nich mają predyspozycje do wywoływania brodawek na różnych częściach ciała. Zrozumienie mechanizmu zakażenia jest kluczowe dla zapobiegania i skutecznego leczenia.
Wirus HPV przenosi się poprzez bezpośredni kontakt ze skórą zainfekowanej osoby lub przez dotknięcie zanieczyszczonych przedmiotów. Okres inkubacji może być różny, od kilku tygodni do nawet kilku miesięcy, co oznacza, że od momentu kontaktu z wirusem do pojawienia się widocznych zmian skórnych może minąć sporo czasu. Wirus wnika do komórek naskórka, gdzie namnaża się, prowadząc do nieprawidłowego wzrostu komórek i tworzenia charakterystycznych narośli. Warto podkreślić, że nie każdy kontakt z wirusem skutkuje rozwojem kurzajki. Odporność organizmu, stan skóry oraz typ wirusa odgrywają istotną rolę w tym procesie.
Czynniki sprzyjające zakażeniu HPV i rozwojowi kurzajek obejmują osłabioną odporność, na przykład w wyniku chorób, stresu czy niedoboru witamin. Wilgotne i ciepłe środowisko, takie jak baseny, siłownie czy przebieralnie, sprzyja namnażaniu się wirusa i jego łatwiejszemu przenoszeniu. Uszkodzenia skóry, nawet niewielkie skaleczenia czy otarcia, stanowią „bramę” dla wirusa, ułatwiając mu wniknięcie do organizmu. Dlatego szczególną ostrożność powinny zachować osoby z problemami skórnymi, takimi jak egzema czy łuszczyca.
Jak wirus HPV prowadzi do powstawania brodawek na dłoniach i stopach
Brodawek na dłoniach i stopach, potocznie zwanych kurzajkami, doświadczyło wielu z nas. Kluczowe pytanie brzmi „kurzajki od czego się biorą na tych specyficznych obszarach ciała?”. Odpowiedź, jak już wspomniano, leży w wirusie brodawczaka ludzkiego (HPV). Na dłoniach i stopach dominują pewne typy wirusa HPV, które mają predyspozycje do wywoływania brodawek w tych miejscach. Zakażenie często następuje poprzez bezpośredni kontakt ze skórą osoby chorej lub przez pośredni kontakt z zanieczyszczonymi powierzchniami. Miejsce takie jak baseny, sauny, siłownie, a nawet wspólne prysznice w szkołach czy internatach, stają się idealnym środowiskiem do przenoszenia wirusa.
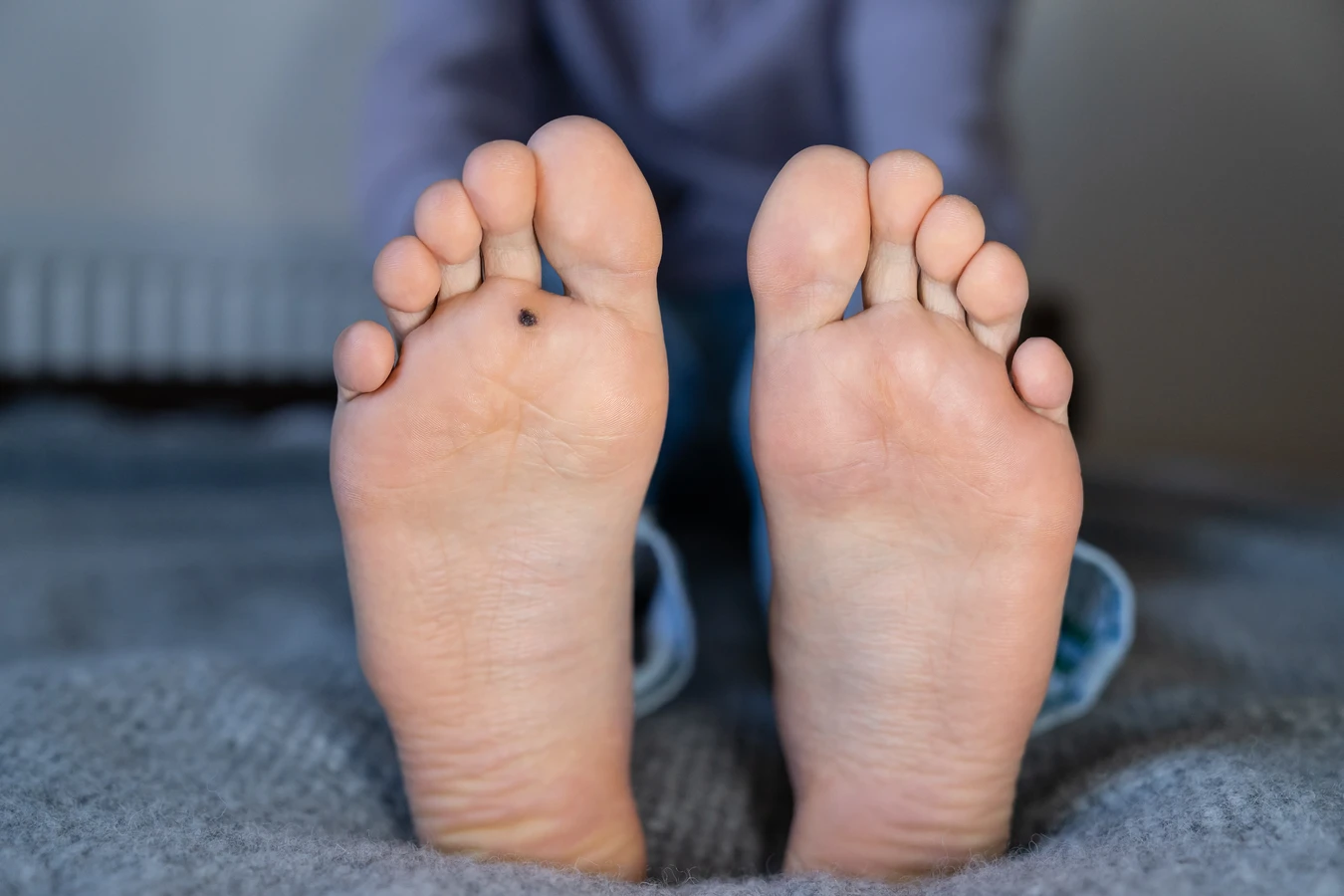
Wilgotna skóra stóp, szczególnie po długim noszeniu nieprzewiewnego obuwia, jest bardziej podatna na mikrouszkodzenia, przez które wirus może łatwiej wniknąć do organizmu. Podobnie, częsty kontakt dłoni z różnymi powierzchniami, a następnie dotykanie twarzy lub innych części ciała, może prowadzić do rozprzestrzeniania się wirusa. W przypadku brodawek na stopach, zwanych kurzajkami podeszwowymi, często pojawiają się one w miejscach narażonych na ucisk i tarcie, na przykład na piętach czy pod poduszkami palców. Czynnikami ryzyka są również noszenie cudzego obuwia, korzystanie z publicznych łaźni czy basenów bez odpowiedniego obuwia ochronnego.
System odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. U osób z silną odpornością organizm potrafi samodzielnie zwalczyć infekcję, a kurzajki mogą samoistnie zniknąć. Niestety, u osób z osłabioną odpornością, na przykład z powodu przewlekłych chorób, przyjmowania leków immunosupresyjnych, czy po prostu w okresach wzmożonego stresu, wirus ma większe szanse na rozwój i wywołanie widocznych zmian skórnych. Dlatego tak ważne jest dbanie o ogólną kondycję organizmu, zdrową dietę i odpowiednią ilość snu, co przekłada się na lepszą zdolność do zwalczania infekcji.
Czynniki sprzyjające rozwojowi kurzajek czyli skąd biorą się brodawki
Wilgotne i ciepłe środowisko stanowi idealne warunki do rozwoju i przetrwania wirusa HPV. Dlatego miejsca takie jak baseny, sauny, siłownie, szatnie, czy wspólne prysznice są często ogniskami zakażeń. Wirus łatwo przenosi się na mokrej skórze, a mikrouszkodzenia, które naturalnie pojawiają się w takich miejscach, stanowią idealną „furtkę” dla patogenu. Długotrwałe noszenie nieprzewiewnego obuwia, szczególnie w połączeniu z poceniem się stóp, również sprzyja powstawaniu kurzajek, tworząc wilgotne środowisko sprzyjające namnażaniu się wirusa.
Uszkodzenia skóry, nawet te najmniejsze, takie jak zadrapania, skaleczenia, otarcia czy pęknięcia naskórka, znacząco zwiększają podatność na zakażenie. Wirus HPV wykorzystuje te otwarte „drzwi” do wniknięcia do głębszych warstw skóry. Osoby, które często obgryzają paznokcie, skubią skórki wokół nich lub mają nawyk drapania zmian skórnych, również są bardziej narażone na zakażenie i rozprzestrzenianie wirusa po całym ciele. Warto pamiętać, że kurzajki są wysoce zaraźliwe, a dzielenie się przedmiotami osobistymi, takimi jak ręczniki czy obuwie, może przyczynić się do przenoszenia wirusa.
Profilaktyka przeciwko kurzajkom czyli jak unikać zakażenia wirusem HPV
Choć kurzajki są powszechne, można podjąć szereg skutecznych kroków, aby zminimalizować ryzyko zakażenia wirusem HPV i uniknąć nieprzyjemnych brodawek. Kluczowe jest zrozumienie, „kurzajki od czego się biorą” i stosowanie zasad higieny, które ograniczają kontakt z patogenem. Podstawą profilaktyki jest dbanie o higienę osobistą. Regularne mycie rąk, szczególnie po powrocie do domu, po skorzystaniu z toalety publicznej czy przed posiłkiem, znacząco zmniejsza ryzyko przeniesienia wirusa. Warto używać łagodnych środków myjących, które nie naruszają naturalnej bariery ochronnej skóry.
Unikanie bezpośredniego kontaktu ze skórą osób z widocznymi kurzajkami jest oczywistym środkiem zapobiegawczym. W miejscach publicznych, gdzie istnieje podwyższone ryzyko zakażenia, takich jak baseny, siłownie czy łaźnie, zawsze należy nosić klapki lub inne obuwie ochronne. Dotyczy to również wspólnych pryszniców, przebieralni i innych wilgotnych, ciepłych miejsc. Warto również unikać korzystania z cudzych ręczników, maszyn do golenia czy innych przedmiotów osobistego użytku.
Dodatkowo, istotne jest wzmacnianie ogólnej odporności organizmu. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie stresu to filary silnego układu odpornościowego, który skuteczniej potrafi zwalczać infekcje wirusowe. Dbanie o skórę, zapobieganie jej wysuszeniu i pękaniu, a także szybkie opatrywanie wszelkich skaleczeń i zadrapań, również ma znaczenie, ponieważ uszkodzona skóra jest bardziej podatna na wnikanie wirusów.
Rozpoznawanie i różnicowanie kurzajek od innych zmian skórnych
Choć pytanie „kurzajki od czego są?” jest podstawowe, równie ważne jest umiejętne rozpoznanie tej specyficznej zmiany skórnej i odróżnienie jej od innych, potencjalnie groźniejszych dolegliwości. Kurzajki zazwyczaj przybierają postać twardych, szorstkich narośli, które mogą być pojedyncze lub występować w skupiskach. Ich kolor może być zbliżony do koloru skóry, białawy, szary lub brązowy. Charakterystyczną cechą niektórych kurzajek, szczególnie tych na stopach, jest obecność drobnych, czarnych kropeczek, które są zatkanymi naczyniami krwionośnymi. Lokalizacja kurzajek jest również ważnym wskazaniem – najczęściej pojawiają się na dłoniach, palcach, stopach, kolanach, ale mogą wystąpić praktycznie na każdej części ciała.
Ważne jest, aby nie mylić kurzajek z innymi zmianami skórnymi, takimi jak odciski, modzele czy nagniotki. Odciski i modzele zazwyczaj mają bardziej gładką, błyszczącą powierzchnię i są wynikiem długotrwałego ucisku lub tarcia. Różnicowanie może być trudniejsze w przypadku brodawek płaskich, które są mniejsze, gładsze i często występują na twarzy lub grzbietach dłoni, czasami przypominając wypryski. Innym schorzeniem, które może być mylone z kurzajkami, są kurzajki zwykłe, które są bardziej wypukłe i szorstkie.
W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zawsze należy skonsultować się z lekarzem dermatologiem. Profesjonalna diagnoza jest kluczowa, ponieważ niektóre zmiany skórne mogą naśladować kurzajki, a w rzeczywistości być czymś poważniejszym, na przykład zmianami przednowotworowymi lub nowotworowymi. Lekarz, po dokładnym obejrzeniu zmiany, może zlecić dodatkowe badania, takie jak dermoskopia, aby postawić trafną diagnozę i zalecić odpowiednie leczenie. Samodzielne próby usuwania zmian o nieznanym charakterze mogą być niebezpieczne i prowadzić do powikłań.
Metody leczenia kurzajek czyli jak pozbyć się brodawek spowodowanych przez HPV
Gdy już wiemy, „kurzajki od czego się biorą”, pojawia się kolejne istotne pytanie: jak skutecznie je leczyć? Istnieje wiele metod terapeutycznych, zarówno domowych, jak i medycznych, które można zastosować w walce z brodawkami wywołanymi przez wirusa HPV. Wybór metody zależy od wielkości, lokalizacji i liczby kurzajek, a także od indywidualnej wrażliwości pacjenta. Ważne jest, aby leczenie było prowadzone konsekwentnie i cierpliwie, ponieważ wirus HPV potrafi być oporny na terapie.
Domowe sposoby leczenia kurzajek często opierają się na aplikowaniu substancji drażniących lub wysuszających na zmianę skórną. Popularne metody obejmują stosowanie preparatów z kwasem salicylowym lub kwasem mlekowym, które stopniowo usuwają zrogowaciałą tkankę kurzajki. Czasami stosuje się również okłady z octu jabłkowego, czosnku lub soku z glistnika, jednak ich skuteczność bywa różna, a stosowanie ich może prowadzić do podrażnień skóry. Należy pamiętać, że domowe metody wymagają ostrożności i nie zawsze są odpowiednie dla każdego, zwłaszcza w przypadku zmian na wrażliwych obszarach ciała.
W przypadku braku skuteczności metod domowych lub przy rozległych zmianach, konieczna może być wizyta u lekarza. Dermatolodzy dysponują szerszym wachlarzem skuteczniejszych terapii. Krioterapia, czyli zamrażanie kurzajek ciekłym azotem, jest jedną z najczęściej stosowanych metod w gabinetach lekarskich. Procedura ta niszczy tkankę brodawki, prowadząc do jej obumarcia i odpadnięcia. Inne metody medyczne to elektrokoagulacja (wypalanie kurzajek prądem), laseroterapia (usuwanie brodawek za pomocą wiązki lasera) lub chirurgiczne wycięcie zmiany. W niektórych przypadkach lekarz może również przepisać leki doustne lub miejscowe o działaniu przeciwwirusowym lub immunomodulującym.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można leczyć domowymi sposobami, istnieją sytuacje, w których konieczna jest konsultacja z lekarzem. Wiedza o tym, „kurzajki od czego mogą być groźne i kiedy wymagać interwencji medycznej” jest kluczowa dla bezpieczeństwa i zdrowia. Przede wszystkim, jeśli masz jakiekolwiek wątpliwości co do charakteru zmiany skórnej, nie zwlekaj z wizytą u dermatologa. Jak wspomniano wcześniej, niektóre zmiany mogą imitować kurzajki, a być czymś znacznie poważniejszym. Lekarz postawi prawidłową diagnozę i wyeliminuje ryzyko przeoczenia groźniejszej choroby.
Szczególną ostrożność powinny zachować osoby z obniżoną odpornością, na przykład pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV lub pacjenci poddawani chemioterapii. U tych osób kurzajki mogą być bardziej rozległe, agresywne i trudniejsze do leczenia, a także mogą być oznaką poważniejszych problemów zdrowotnych. W takich przypadkach samoleczenie jest zdecydowanie odradzane.
Należy również zgłosić się do lekarza, jeśli kurzajki są zlokalizowane w miejscach szczególnie uciążliwych i bolesnych, na przykład na stopach pod obciążeniem lub na dłoniach utrudniających codzienne czynności. Niektóre kurzajki mogą krwawić, zmieniać kolor, wielkość lub kształt, co może świadczyć o nieprawidłowym przebiegu infekcji lub o rozwoju wtórnych powikłań. W przypadku pojawienia się objawów zapalnych, takich jak zaczerwienienie, obrzęk, ból lub wydzielina ropna, wizyta u lekarza jest absolutnie konieczna, aby zapobiec dalszemu rozwojowi infekcji.