Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy z grupy wirusów brodawczaka ludzkiego (HPV). Choć mogą pojawić się na każdej części ciała, najczęściej lokalizują się na dłoniach, stopach, twarzy oraz w okolicy narządów płciowych. Ich powstawanie jest procesem, który wymaga zrozumienia roli wirusa, czynników sprzyjających zakażeniu oraz mechanizmów obronnych organizmu. Zrozumienie tego, jak powstają kurzajki, jest kluczowe dla profilaktyki i skutecznego leczenia.
Wirus HPV odpowiedzialny za kurzajki jest niezwykle powszechny i istnieje ponad sto jego typów. Niektóre z nich prowadzą do powstania brodawek na skórze, inne zaś mogą być przyczyną poważniejszych problemów zdrowotnych, takich jak zmiany przednowotworowe czy nowotwory. Zakażenie wirusem HPV następuje zazwyczaj przez bezpośredni kontakt ze skórą osoby zainfekowanej lub poprzez kontakt z zanieczyszczonymi przedmiotami i powierzchniami, takimi jak ręczniki, obuwie czy sprzęt sportowy. Wirus przenika do organizmu przez drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia czy pęknięcia skóry.
Po wniknięciu do organizmu wirus HPV infekuje komórki nabłonka i powoduje ich nieprawidłowe namnażanie. To właśnie nadmierny rozrost komórek naskórka prowadzi do powstania widocznej zmiany skórnej, jaką jest kurzajka. Czas inkubacji wirusa może być bardzo zróżnicowany, od kilku tygodni do nawet kilku miesięcy. W tym okresie wirus może pozostawać w ukryciu, nie dając żadnych objawów, a następnie zacząć aktywnie się namnażać, prowadząc do rozwoju brodawki.
Wpływ czynników środowiskowych na powstawanie kurzajek
Środowisko, w którym przebywamy, odgrywa niebagatelną rolę w procesie powstawania kurzajek. Wilgotne i ciepłe miejsca, takie jak baseny, sauny, szatnie czy łaźnie, stanowią idealne siedlisko dla wirusa HPV. W takich miejscach łatwiej o kontakt z wirusem, który może przetrwać na mokrych powierzchniach przez pewien czas. Osoby korzystające z tych miejsc, zwłaszcza jeśli ich skóra jest osłabiona lub uszkodzona, są bardziej narażone na zakażenie.
Należy również zwrócić uwagę na higienę osobistą. Dbanie o czystość skóry, regularne mycie rąk oraz unikanie dzielenia się osobistymi przedmiotami, takimi jak ręczniki czy klapki, znacząco zmniejsza ryzyko przeniesienia wirusa. Osłabiony układ odpornościowy również sprzyja rozwojowi kurzajek. Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych czy infekcji wirusowych, mogą być bardziej podatne na zakażenie wirusem HPV. W takich przypadkach organizm ma mniejsze możliwości do walki z wirusem, co ułatwia mu namnażanie się i prowadzi do powstawania brodawek.
Kontakt ze skórą zainfekowaną wirusem HPV jest podstawowym sposobem transmisji. Może to nastąpić poprzez bezpośredni kontakt skóra do skóry, na przykład podczas uścisku dłoni, lub poprzez pośredni kontakt z przedmiotami, na których znajdują się cząsteczki wirusa. Szczególnie narażone są miejsca publiczne o dużej wilgotności i temperaturze, gdzie wirus może przetrwać na powierzchniach. Kluczowe jest więc zachowanie ostrożności i stosowanie zasad higieny, zwłaszcza w miejscach narażonych na kontakt z patogenami.
Rola wirusa HPV w kontekście powstawania kurzajek
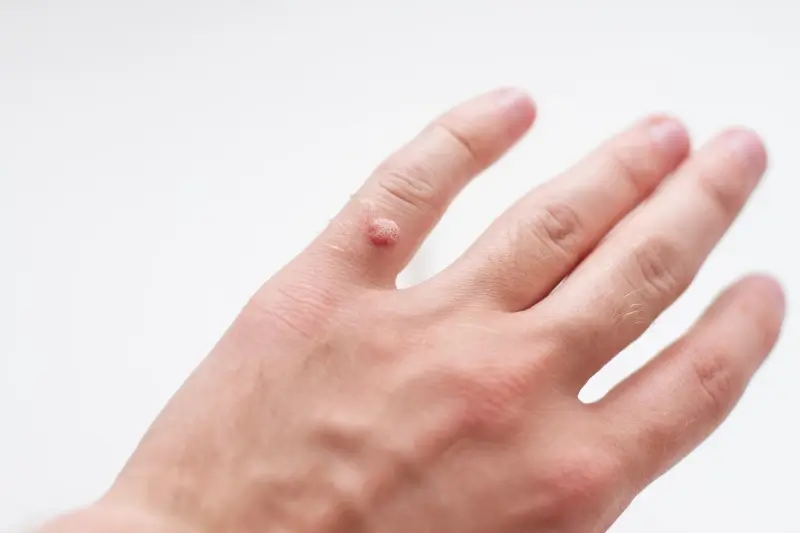
Gdy wirus HPV wniknie do organizmu, jego celem stają się komórki znajdujące się w warstwie podstawnej naskórka. Tam wirus integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza, co pozwala mu na replikację. Proces ten zazwyczaj nie jest od razu widoczny. Wirus potrzebuje czasu, aby namnożyć się w wystarczającej liczbie i wywołać widoczne zmiany. Okres inkubacji może trwać od kilku tygodni do nawet kilku miesięcy, co sprawia, że trudno jest jednoznacznie określić moment i źródło zakażenia.
Po fazie inkubacji, zainfekowane komórki zaczynają się nieprawidłowo dzielić i różnicować. To prowadzi do powstania charakterystycznej, grudkowatej struktury kurzajki. Wirus HPV stymuluje produkcję keratyny, białka budulcowego skóry, co skutkuje zgrubieniem i nadmiernym rogowaceniem naskórka w miejscu infekcji. W niektórych przypadkach, układ odpornościowy organizmu jest w stanie skutecznie zwalczyć wirusa, prowadząc do samoistnego zaniku kurzajek. Jednak w innych sytuacjach, gdy odporność jest osłabiona lub wirus jest szczególnie agresywny, brodawki mogą utrzymywać się przez długi czas i wymagać interwencji medycznej.
Jak system odpornościowy reaguje na wirusa wywołującego kurzajki
Układ odpornościowy odgrywa kluczową rolę w kontrolowaniu infekcji wirusem HPV i zapobieganiu powstawaniu lub rozprzestrzenianiu się kurzajek. Po wniknięciu wirusa do organizmu, komórki odpornościowe, takie jak limfocyty T i komórki dendrytyczne, rozpoznają go jako czynnik obcy. Rozpoczyna się proces immunologiczny mający na celu wyeliminowanie patogenu.
Wspomniane komórki odpornościowe aktywują inne elementy układu immunologicznego, w tym produkcję przeciwciał i cytokin. Przeciwciała mogą wiązać się z wirusem, neutralizując go, podczas gdy cytokiny pomagają w koordynacji odpowiedzi immunologicznej i przyciągają więcej komórek odpornościowych do miejsca infekcji. W idealnych warunkach, ta odpowiedź immunologiczna jest na tyle skuteczna, że eliminuje wirusa, zanim ten zdąży spowodować powstanie widocznych zmian skórnych lub prowadzi do samoistnego zaniku istniejących kurzajek.
Jednakże, skuteczność odpowiedzi immunologicznej może być zróżnicowana u różnych osób. Czynniki takie jak wiek, ogólny stan zdrowia, poziom stresu, dieta oraz obecność innych chorób mogą wpływać na siłę układu odpornościowego. Osoby z osłabioną odpornością, na przykład po przeszczepach narządów, cierpiące na choroby autoimmunologiczne lub będące w trakcie chemioterapii, są bardziej podatne na rozwój uporczywych i rozległych kurzajek. W takich przypadkach, wirus może skuteczniej unikać wykrycia przez układ odpornościowy, co pozwala mu na dłuższe przetrwanie i namnażanie.
Czynniki indywidualne wpływające na podatność do powstawania kurzajek
Poza wirusem i czynnikami środowiskowymi, istnieje szereg indywidualnych predyspozycji, które mogą zwiększać podatność na rozwój kurzajek. Jednym z najważniejszych czynników jest wspomniana już wcześniej kondycja układu odpornościowego. Osoby z naturalnie niższym poziomem odporności komórkowej lub humoralnej mogą mieć trudności z efektywnym zwalczaniem infekcji wirusem HPV, co sprzyja powstawaniu i utrzymywaniu się brodawek.
Wiek również odgrywa pewną rolę. Dzieci, ze względu na rozwijający się jeszcze układ odpornościowy, często są bardziej podatne na zakażenie wirusem HPV i rozwój kurzajek. Z drugiej strony, starsze osoby, u których układ odpornościowy może być naturalnie osłabiony, również mogą być bardziej narażone. Warto jednak zaznaczyć, że kurzajki mogą pojawić się w każdym wieku.
Stan skóry ma również znaczenie. Cienka, sucha, pęknięta lub uszkodzona skóra stanowi łatwiejszą drogę wejścia dla wirusa HPV. Dlatego też osoby cierpiące na schorzenia dermatologiczne, takie jak egzema, łuszczyca czy atopowe zapalenie skóry, które prowadzą do naruszenia bariery ochronnej naskórka, są bardziej narażone na zakażenie. Podobnie, częste drobne urazy skóry, na przykład u osób wykonujących pracę fizyczną, mogą ułatwiać wirusowi wniknięcie do organizmu i zainicjowanie procesu powstawania kurzajki.
Sposoby zapobiegania i przenoszenia wirusa powodującego kurzajki
Zapobieganie powstawaniu kurzajek polega głównie na minimalizowaniu kontaktu z wirusem HPV i wzmacnianiu naturalnych mechanizmów obronnych organizmu. Kluczowe jest unikanie bezpośredniego kontaktu z osobami posiadającymi widoczne zmiany skórne, takie jak brodawki. Należy również zachować ostrożność w miejscach publicznych, gdzie wirus może się łatwo przenosić.
Oto kilka praktycznych wskazówek dotyczących zapobiegania:
- Utrzymuj wysoką higienę osobistą, regularnie myjąc ręce i stopy.
- Unikaj dzielenia się osobistymi przedmiotami, takimi jak ręczniki, obuwie czy przybory do pielęgnacji ciała.
- W miejscach publicznych, takich jak baseny, siłownie czy szatnie, noś klapki lub inne obuwie ochronne.
- Zabezpieczaj wszelkie skaleczenia, otarcia i pęknięcia skóry, stosując opatrunki, aby zapobiec wniknięciu wirusa.
- Wzmacniaj swój układ odpornościowy poprzez zdrową dietę, regularną aktywność fizyczną, odpowiednią ilość snu i unikanie stresu.
- Jeśli masz tendencję do nadmiernego pocenia się stóp, regularnie stosuj preparaty antyperspiracyjne i utrzymuj stopy suche.
W przypadku brodawek zlokalizowanych w okolicy narządów płciowych, zaleca się stosowanie prezerwatyw podczas stosunków seksualnych, choć nie zapewniają one stuprocentowej ochrony przed zakażeniem wirusem HPV, który może występować na obszarach niepokrytych prezerwatywą. Istnieją również szczepionki przeciwko HPV, które mogą chronić przed zakażeniem najbardziej onkogennymi typami wirusa, a także tymi odpowiedzialnymi za powstawanie brodawek płciowych. Szczepienia są zalecane zwłaszcza dla młodych osób.
Jak powstają kurzajki na dłoniach i stopach
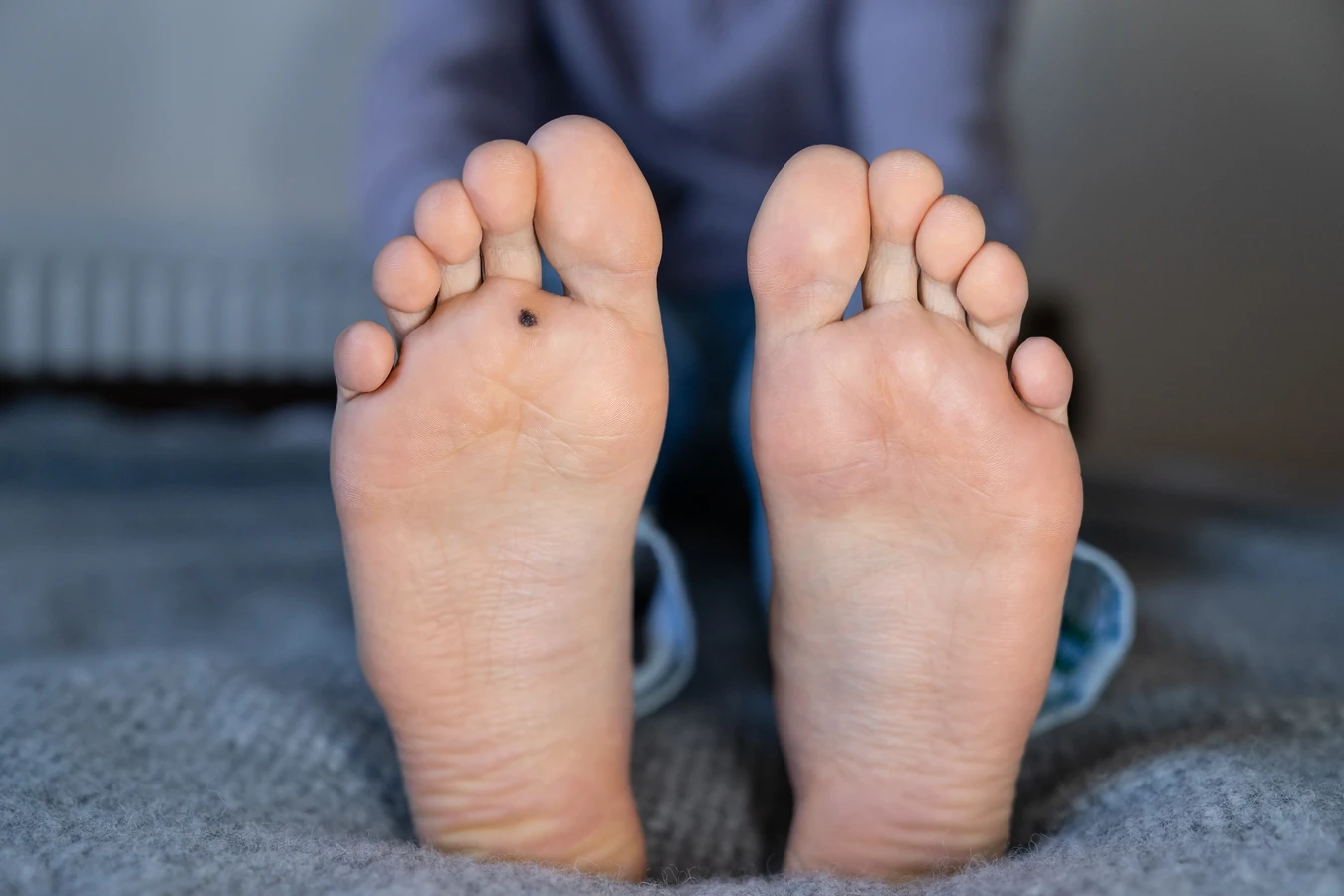
Kurzajki na dłoniach i stopach to jedne z najczęściej występujących zmian skórnych wywoływanych przez wirusa HPV. Ich specyficzna lokalizacja jest często związana ze sposobem, w jaki wirus jest przenoszony i z warunkami panującymi na tych obszarach ciała. Dłonie są w ciągłym kontakcie z otoczeniem, dotykamy nimi różnych powierzchni, co stwarza wiele okazji do zetknięcia się z wirusem.
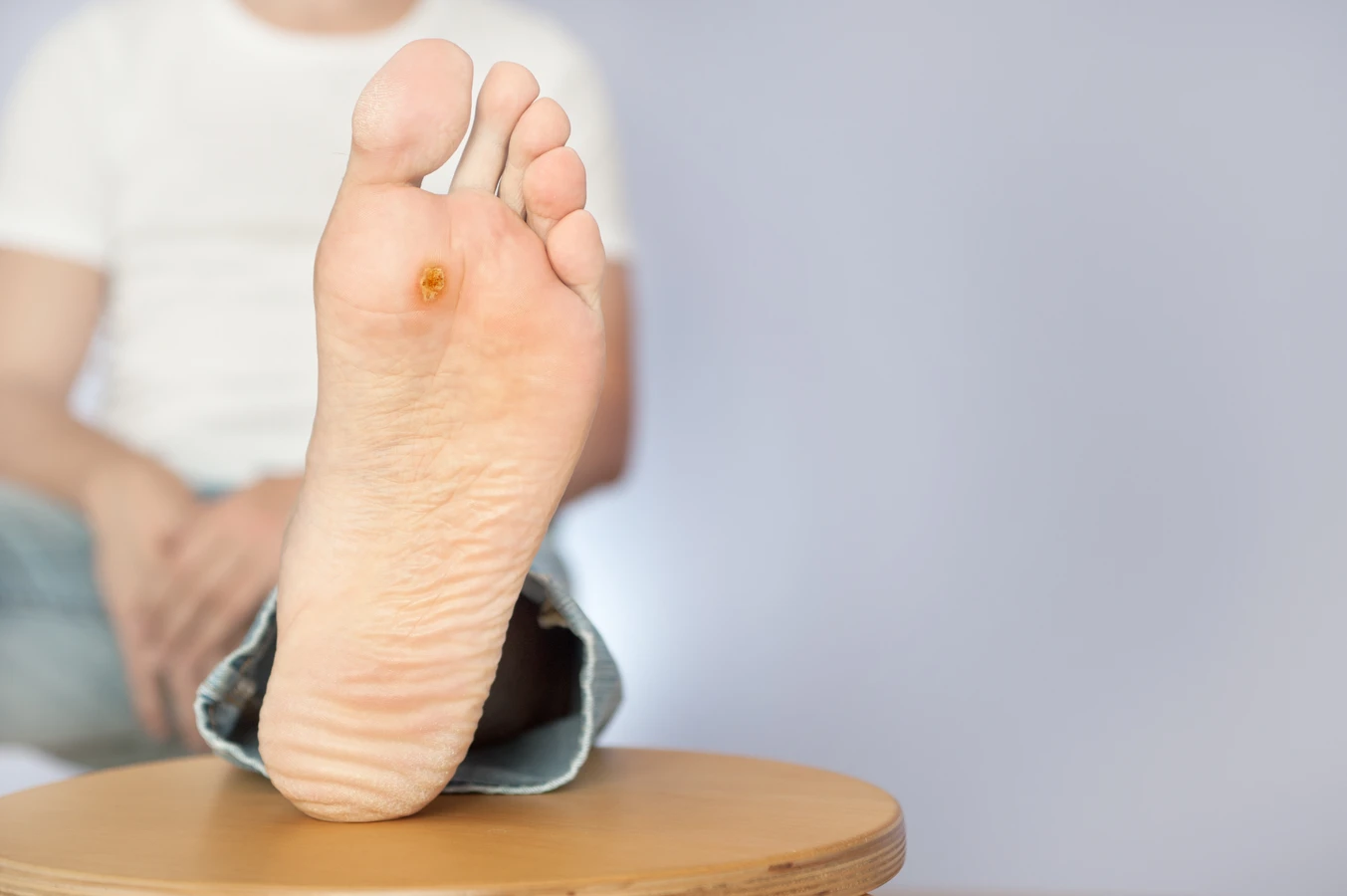
Na stopach, szczególnie w miejscach takich jak podeszwy, kurzajki przybierają formę brodawek podeszwowych. Są one zazwyczaj bardziej bolesne ze względu na nacisk ciężaru ciała podczas chodzenia. Często mają twardą, zrogowaciałą powierzchnię, a w ich centrum można dostrzec drobne, czarne punkciki, będące zatkanymi naczyniami krwionośnymi. Wilgotne środowisko butów i skarpet sprzyja namnażaniu się wirusa na stopach, dlatego też miejsca takie jak pływalnie i sauny są szczególnie niebezpieczne pod względem przeniesienia wirusa.
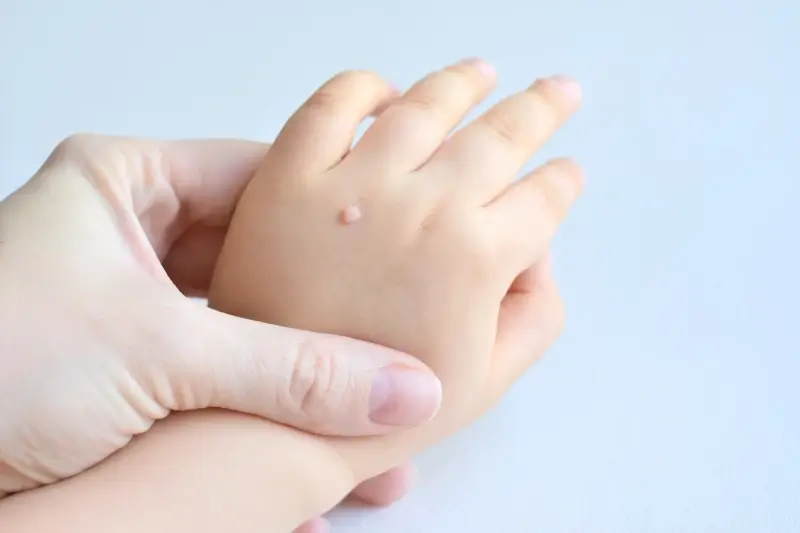
Sposób, w jaki powstają kurzajki na dłoniach i stopach, jest identyczny jak w przypadku innych lokalizacji – wirus HPV wnika przez mikrouszkodzenia naskórka, a następnie powoduje nadmierny rozrost komórek. Na dłoniach mogą pojawiać się kurzajki zwykłe, które są zazwyczaj twarde, szorstkie i mają nierówną powierzchnię. Mogą występować pojedynczo lub w grupach. Na palcach, szczególnie w okolicy paznokci, mogą pojawiać się kurzajki okołopaznokciowe, które bywają trudne do leczenia i mogą nawracać.
Różne typy kurzajek i ich charakterystyka powstawania
Istnieje wiele rodzajów kurzajek, a ich powstawanie i wygląd zależą od typu wirusa HPV, który je wywołał, oraz od lokalizacji na ciele. Poznanie tych różnic pozwala na lepsze zrozumienie, jak powstają kurzajki i jakie są ich specyficzne cechy. Każdy typ kurzajki ma swoje unikalne cechy, które odróżniają go od pozostałych.
Oto kilka najczęściej spotykanych typów kurzajek:
- Kurzajki zwykłe (verruca vulgaris): Najczęstszy typ, pojawiający się zazwyczaj na dłoniach, palcach i kolanach. Charakteryzują się szorstką, twardą powierzchnią i mogą występować pojedynczo lub w skupiskach.
- Kurzajki podeszwowe (verruca plantaris): Lokalizują się na podeszwach stóp, są często bolesne i mogą być trudne do usunięcia ze względu na nacisk ciężaru ciała. Mogą mieć tendencję do wrastania w głąb skóry.
- Kurzajki płaskie (verruca plana): Mniejsze, gładkie i zazwyczaj lekko wyniesione ponad powierzchnię skóry, często pojawiają się na twarzy, szyi i grzbietach dłoni. Mogą mieć kolor cielisty, różowy lub brązowy.
- Kurzajki nitkowate (verruca filiformis): Długie, cienkie narośla, które najczęściej pojawiają się na twarzy, wokół ust i nosa, a także na szyi.
- Kłykciny kończyste (condylomata acuminata): Są to brodawki płciowe, wywoływane przez specyficzne typy wirusa HPV przenoszone drogą płciową. Pojawiają się w okolicy narządów płciowych i odbytu, mają postać kalafiora lub grzebienia.
Niezależnie od typu, podstawowy mechanizm powstawania kurzajek jest zawsze taki sam: infekcja wirusem HPV, który powoduje nieprawidłowy rozrost komórek naskórka. Różnice w wyglądzie i lokalizacji wynikają z tropizmu poszczególnych typów wirusa do konkretnych obszarów skóry oraz z indywidualnej odpowiedzi immunologicznej organizmu.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż kurzajki są zazwyczaj zmianami łagodnymi i często ustępują samoistnie, istnieją sytuacje, w których konsultacja lekarska jest wskazana. Wczesne rozpoznanie i odpowiednie leczenie mogą zapobiec powikłaniom, rozprzestrzenianiu się infekcji i dyskomfortowi. Zrozumienie, kiedy interwencja medyczna jest konieczna, jest ważnym elementem zarządzania tym schorzeniem.
Należy zgłosić się do lekarza w następujących przypadkach:
- Kurzajki są liczne, szybko się rozprzestrzeniają lub nawracają pomimo stosowania domowych metod leczenia.
- Zmiany skórne są bolesne, krwawią, swędzą lub wykazują oznaki stanu zapalnego, takie jak zaczerwienienie, obrzęk czy wydzielina.
- Kurzajki zlokalizowane są na twarzy, w okolicy narządów płciowych lub w innych miejscach, gdzie mogą stanowić problem estetyczny lub prowadzić do dyskomfortu.
- Pacjent ma obniżoną odporność, na przykład z powodu choroby przewlekłej lub przyjmowania leków immunosupresyjnych, ponieważ ryzyko powikłań jest wówczas wyższe.
- Istnieje wątpliwość co do charakteru zmiany skórnej – w przypadku podejrzenia innego schorzenia, np. zmian nowotworowych, konieczna jest diagnostyka lekarska.
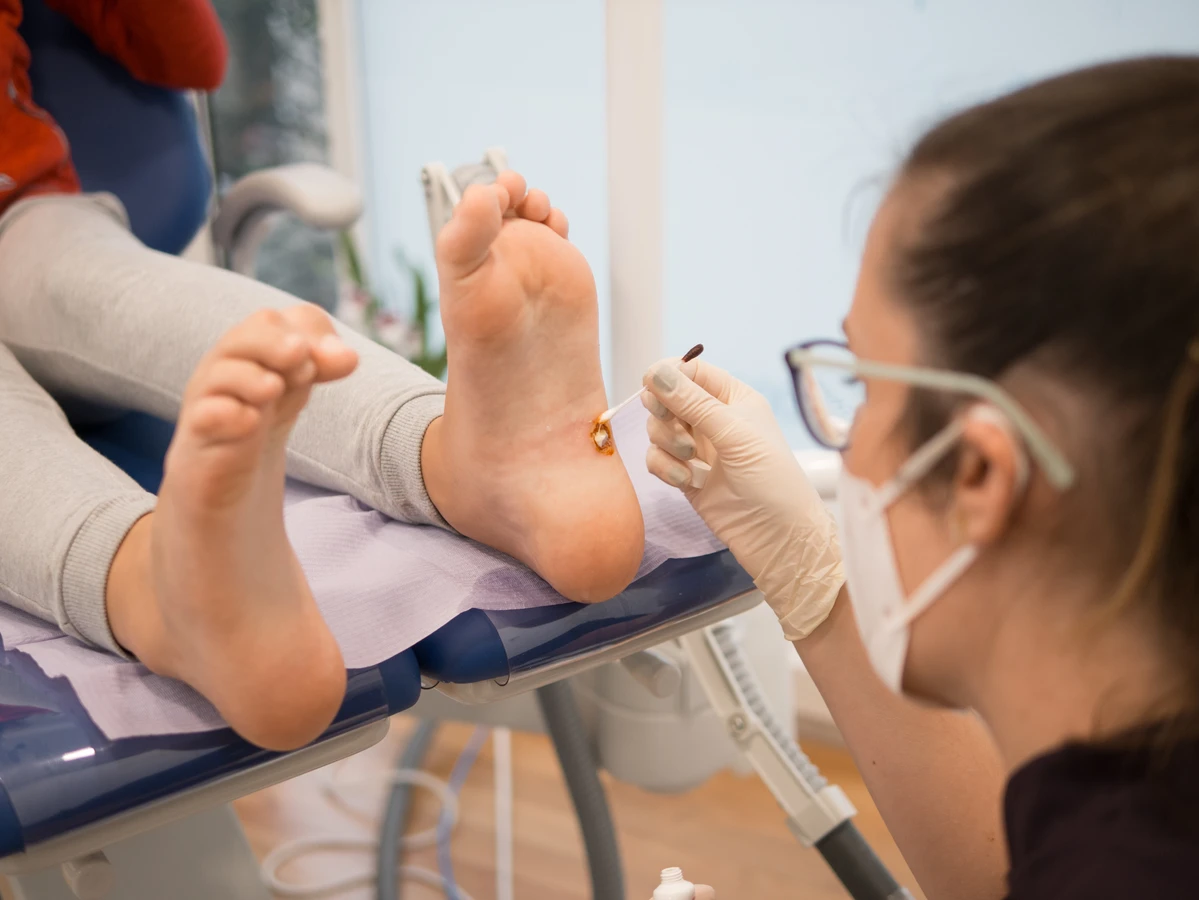
Lekarz, najczęściej dermatolog, będzie w stanie prawidłowo zdiagnozować kurzajki, odróżnić je od innych zmian skórnych i zaproponować odpowiednią metodę leczenia. Dostępne opcje terapeutyczne obejmują metody farmakologiczne (np. preparaty z kwasem salicylowym), krioterapię (zamrażanie), elektrokoagulację, laseroterapię, a w niektórych przypadkach nawet leczenie chirurgiczne. Wybór metody zależy od rodzaju, lokalizacji i wielkości kurzajki, a także od indywidualnych cech pacjenta.
„`