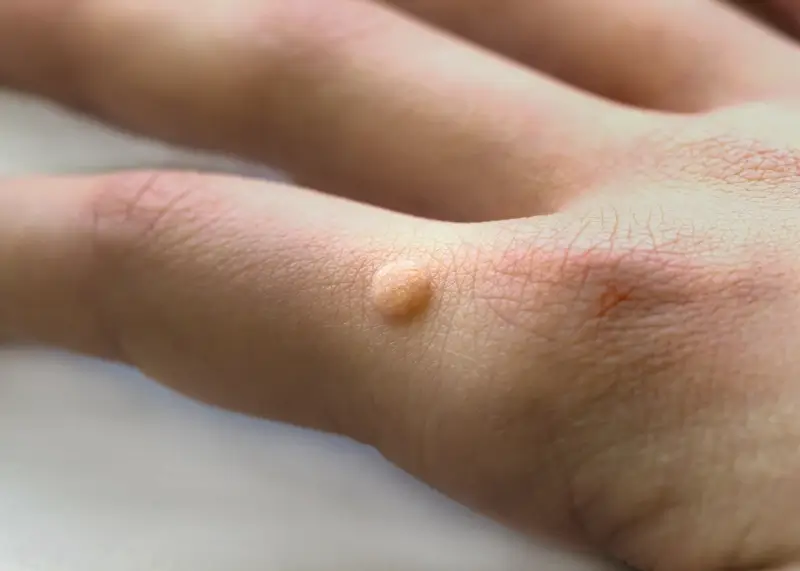
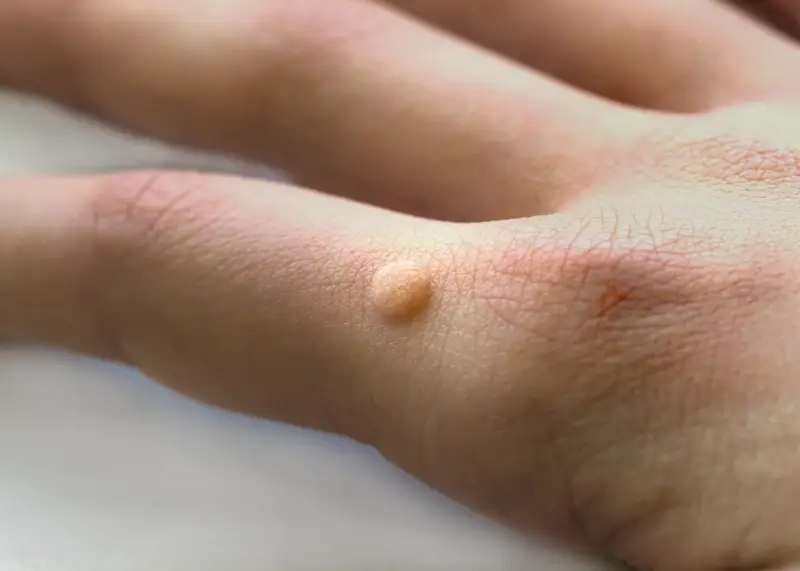
Kurzajki, znane również jako brodawki pospolite, to powszechny problem skórny, który dotyka ludzi w każdym wieku. Choć zazwyczaj niegroźne, mogą być uciążliwe, bolesne, a także stanowić defekt estetyczny. Zrozumienie mechanizmu powstawania kurzajek jest kluczowe do skutecznego zapobiegania i leczenia. Głównym winowajcą jest wirus brodawczaka ludzkiego, czyli HPV. Istnieje ponad sto jego typów, a te odpowiedzialne za kurzajki to zazwyczaj typy 1, 2, 4 i 7. Wirus ten wnika do organizmu przez drobne skaleczenia, zadrapania czy otarcia naskórka, znajdując idealne warunki do rozwoju w komórkach naskórka.
Okres inkubacji wirusa może być zróżnicowany, od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus namnaża się w komórkach skóry, prowadząc do ich nieprawidłowego wzrostu i charakterystycznego, grudkowatego wyglądu kurzajki. Co istotne, kurzajki są zaraźliwe. Oznacza to, że można je przenieść z jednej części ciała na inną, a także zarazić nimi inne osoby. Dotyczy to zarówno bezpośredniego kontaktu skóra do skóry, jak i kontaktu z zakażonymi przedmiotami czy powierzchniami, szczególnie w miejscach wilgotnych i ciepłych, takich jak baseny, sauny czy szatnie.
Częstość występowania kurzajek jest wyższa u osób z osłabionym układem odpornościowym, dzieci i młodzieży, a także u osób, które często doświadczają drobnych urazów skóry. Zrozumienie tych czynników pozwala na lepsze podejście do profilaktyki i szybsze rozpoznanie problemu. W kolejnych sekcjach przyjrzymy się bliżej czynnikom sprzyjającym zakażeniu oraz omówimy różne metody leczenia.
Główne przyczyny powstawania kurzajek u ludzi
Jak już wspomniano, główną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Ten wirus jest niezwykle powszechny i występuje w wielu odmianach. Typy HPV odpowiedzialne za kurzajki pospolite zazwyczaj nie są tymi, które prowadzą do rozwoju nowotworów. Wirus przenosi się przez bezpośredni kontakt z zakażoną skórą lub przez pośredni kontakt z przedmiotami, na których wirus przeżył. Miejsca publiczne o podwyższonej wilgotności i temperaturze, takie jak baseny, prysznice wspólne, siłownie czy sauny, stanowią idealne środowisko dla przetrwania i rozprzestrzeniania się wirusa.
Nawet niewielkie uszkodzenia skóry, takie jak skaleczenia, zadrapania czy ukąszenia owadów, mogą stanowić bramę dla wirusa. Jeśli układ odpornościowy jest osłabiony, organizm ma mniejsze szanse na skuteczne zwalczenie infekcji wirusowej. Czynniki takie jak przewlekły stres, niedobory żywieniowe, choroby przewlekłe czy przyjmowanie leków immunosupresyjnych mogą zwiększać podatność na zakażenie HPV. Dzieci i młodzież, których układ odpornościowy jest wciąż w fazie rozwoju, są szczególnie narażone na rozwój kurzajek.
Warto również zaznaczyć, że kurzajki mogą samoistnie ustępować, gdy układ odpornościowy w końcu rozpozna i zwalczy wirusa. Jednak proces ten może trwać miesiącami, a nawet latami, a w tym czasie kurzajki mogą się rozprzestrzeniać. Różne typy brodawek, takie jak brodawki stóp (mozaikowe lub jednostkowe), brodawki na dłoniach, brodawki płaskie czy brodawki narządów płciowych, są wywoływane przez różne typy HPV i mogą wymagać odmiennego podejścia terapeutycznego, choć mechanizm zakażenia jest podobny.
Rozprzestrzenianie się wirusa odpowiedzialnego za kurzajki w organizmie
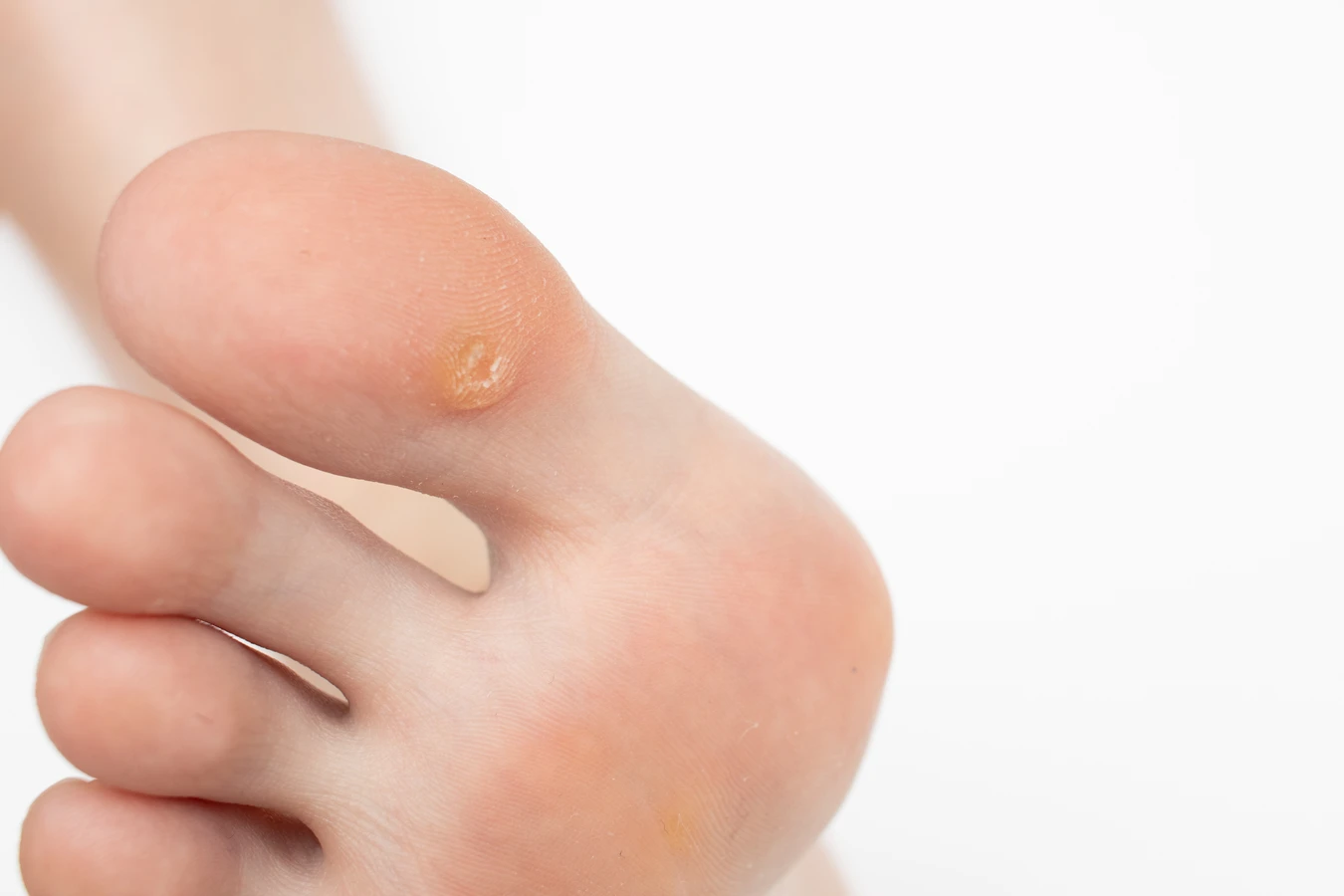
Kurzajki są wysoce zaraźliwe, co oznacza, że wirus może łatwo przenosić się z jednej osoby na drugą, a także z jednej części ciała na inną. Autoinfekcja, czyli rozprzestrzenianie się wirusa na własnym ciele, jest częstym zjawiskiem. Może się to zdarzyć podczas drapania kurzajki, a następnie dotykania innych obszarów skóry. Wirus może również rozprzestrzeniać się pośrednio, poprzez wspólne korzystanie z ręczników, obuwia, maszyn do golenia czy innych przedmiotów osobistego użytku, które miały kontakt z zainfekowaną skórą. Wilgotne i ciepłe środowiska, takie jak baseny, sauny czy siłownie, sprzyjają przetrwaniu wirusa na powierzchniach i ułatwiają jego transmisję.
Różne typy brodawek są wywoływane przez różne typy wirusa HPV. Na przykład, brodawki na dłoniach i palcach są zazwyczaj powodowane przez wirusy typu 1, 2 i 4. Brodawki stóp, znane jako kurzajki podeszwowe lub mozaikowe, są często wywoływane przez wirusy typu 1 i 4. Brodawki płaskie, które mają bardziej gładką powierzchnię i pojawiają się często na twarzy i rękach, są zwykle związane z typami HPV 3 i 10. Brodawki narządów płciowych, zwane kłykcinami kończystymi, są wywoływane przez inne typy HPV, zazwyczaj 6 i 11, i wymagają odrębnego podejścia diagnostycznego i terapeutycznego. Niezależnie od lokalizacji i typu, podstawowym mechanizmem jest infekcja wirusowa.
Czynniki zwiększające ryzyko pojawienia się kurzajek u każdego
Istnieje kilka czynników, które mogą znacząco zwiększyć ryzyko zakażenia wirusem HPV i w konsekwencji pojawienia się kurzajek. Jednym z kluczowych czynników jest osłabienie układu odpornościowego. Gdy nasz system obronny jest mniej wydajny, organizm ma trudności z zwalczaniem infekcji, w tym wirusowych. Stres, brak snu, niewłaściwa dieta uboga w witaminy i minerały, a także choroby przewlekłe mogą negatywnie wpływać na kondycję układu odpornościowego.
Dzieci i młodzież są grupą szczególnie narażoną. Ich układ odpornościowy jest wciąż w fazie rozwoju, co sprawia, że są bardziej podatne na infekcje. Ponadto, dzieci często mają kontakt z różnymi wirusami w przedszkolach i szkołach, a także nie zawsze przestrzegają zasad higieny osobistej, co ułatwia przenoszenie się wirusa. Osoby pracujące w zawodach, które wiążą się z częstym kontaktem skóry z wodą, na przykład pracownicy myjni samochodowych, kucharze czy osoby pracujące w gastronomii, również są bardziej narażone. Wilgotna skóra jest bardziej podatna na uszkodzenia i łatwiejsze wniknięcie wirusa.
Innym ważnym czynnikiem ryzyka są drobne urazy skóry. Nawet niewielkie skaleczenia, zadrapania, otarcia czy pęknięcia naskórka mogą stanowić idealne „wejście” dla wirusa HPV. Dotyczy to zwłaszcza miejsc, które są narażone na uszkodzenia, takich jak dłonie i stopy. Osoby z problemami skórnymi, takimi jak egzema czy łuszczyca, które prowadzą do naruszenia bariery ochronnej naskórka, również są bardziej podatne na infekcje wirusowe. Warto pamiętać, że choć kurzajki mogą pojawić się u każdego, świadomość tych czynników ryzyka pozwala na podjęcie odpowiednich kroków profilaktycznych.
Metody leczenia kurzajek i kiedy warto zgłosić się do lekarza
Leczenie kurzajek może przybierać różne formy, w zależności od wielkości zmiany, jej lokalizacji, liczby brodawek oraz indywidualnych preferencji pacjenta. Wiele dostępnych metod opiera się na usunięciu zmiany skórnej lub stymulacji układu odpornościowego do jej zwalczania. Jedną z najczęściej stosowanych metod jest krioterapia, czyli zamrażanie kurzajki ciekłym azotem. Zabieg ten jest zazwyczaj wykonywany przez lekarza dermatologa i powoduje zniszczenie tkanki kurzajki.
Inną popularną metodą są preparaty dostępne bez recepty, zawierające kwas salicylowy lub kwas mlekowy. Substancje te działają keratolitycznie, stopniowo rozpuszczając zrogowaciałą warstwę naskórka, tworzącą kurzajkę. Stosowanie tych preparatów wymaga regularności i cierpliwości, a efekty zazwyczaj pojawiają się po kilku tygodniach. W niektórych przypadkach lekarz może zalecić laserowe usuwanie kurzajek, które jest precyzyjną metodą pozwalającą na usunięcie zmiany przy minimalnym ryzyku powstania blizny. Inne metody chirurgiczne obejmują wycięcie kurzajki lub elektrokoagulację, czyli wypalanie jej prądem elektrycznym.
Warto zgłosić się do lekarza, gdy kurzajki są liczne, szybko się rozprzestrzeniają, są bolesne lub krwawią. Szczególną uwagę należy zwrócić na zmiany pojawiające się na twarzy, w okolicy narządów płciowych lub u osób z obniżoną odpornością. Lekarz dermatolog będzie w stanie postawić prawidłową diagnozę, wykluczyć inne schorzenia skórne i dobrać najodpowiedniejszą metodę leczenia. Samodzielne próby usuwania kurzajek przy użyciu nieodpowiednich metod mogą prowadzić do powikłań, takich jak infekcje czy blizny.
Zapobieganie powstawaniu nowych kurzajek w przyszłości
Skuteczne zapobieganie powstawaniu nowych kurzajek opiera się przede wszystkim na minimalizowaniu kontaktu z wirusem HPV i wzmacnianiu naturalnej odporności organizmu. Kluczowe jest przestrzeganie zasad higieny osobistej. Regularne mycie rąk, zwłaszcza po skorzystaniu z miejsc publicznych, takich jak baseny czy siłownie, jest niezwykle ważne. W miejscach o podwyższonej wilgotności, takich jak baseny, sauny czy szatnie, warto nosić klapki lub inne obuwie ochronne, aby uniknąć kontaktu stóp z potencjalnie zainfekowanymi powierzchniami.
Unikanie drapania istniejących kurzajek jest również istotne, ponieważ może to prowadzić do rozprzestrzeniania się wirusa na inne części ciała (autoinfekcja). W przypadku skaleczeń, otarć czy zadrapań, należy je natychmiast oczyścić i zabezpieczyć opatrunkiem. Dbanie o ogólną kondycję organizmu poprzez zdrową dietę, odpowiednią ilość snu i regularną aktywność fizyczną wzmacnia układ odpornościowy, czyniąc go bardziej odpornym na infekcje wirusowe, w tym zakażenie HPV. Osoby z tendencją do pocenia się stóp powinny zadbać o odpowiednie obuwie i skarpety, które zapewnią wentylację i zapobiegną nadmiernej wilgotności.
Warto również pamiętać, że nie wszystkie typy wirusa HPV powodujące kurzajki są przenoszone drogą płciową. Jednakże, jeśli występują kurzajki w okolicy narządów płciowych, zaleca się konsultację z lekarzem, ponieważ mogą one być związane z innymi typami wirusa i wymagać szczególnego podejścia. Pamiętajmy, że nawet po skutecznym wyleczeniu kurzajek, wirus może pozostać w organizmie w stanie uśpienia, dlatego profilaktyka jest procesem długoterminowym.